「原因不明」の不妊を悩む前に私たちが知っておきたいこととは?

コラム 不妊治療
「原因不明」の不妊を悩む前に私たちが知っておきたいこととは?
ジネコの読者アンケートでは、約4割の人が「原因不明」と答えています。原因不明の不妊についてのアプローチを教えて頂きます。
ジネコの読者アンケートでは、一般不妊治療検査で何かしらの原因があった人が約6割いる一方で、約4割の人が「原因不明」と答えています。原因不明の不妊についてのアプローチを浅田義正先生に教えて頂きます。
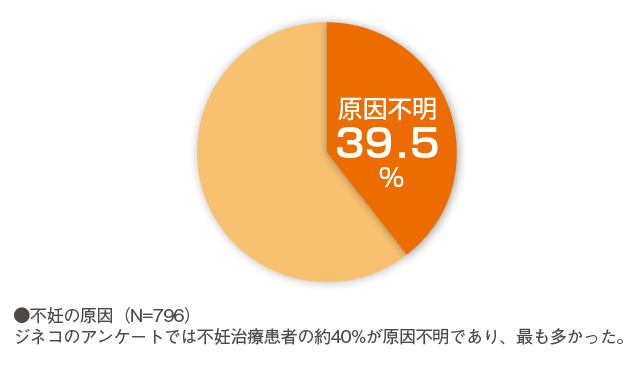
※2018年8月27日発刊「女性のための健康生活マガジン jineko vol.39 2018 Autumn」の記事です。
Doctor’s Advice
〜不妊の多くの原因は「卵子の老化」〜
一般不妊治療検査で原因がわかることは意外と少なく、原因不明とされるほとんどは患者さんの年齢が上がったことによる「卵子の老化」です。妊娠への近道はとにかく染色体異常の確率が少ない受精卵をたくさん確保することです。
一般検査で原因が見つかる割合は減少している
1970年代のWHOの調査によると、男性、女性に何かしら原因があるケースが89%、原因不明とされる不妊は11%でした。そして、ひと昔前の一般不妊治療は、今と比べて若い方を対象に、排卵があるかないか、子宮の形態に問題がないか、精子に問題がないかを探し出し、それを補う治療が一般的でした。
ところが、最近では最初の一般不妊治療検査で原因が特定できる人の割合は減ってきています。検査では原因が見当たらないし、痛みも不快感もないのに妊娠しない人が増えているのです。これには患者さん側の年齢が上がったことによる「卵子の老化」が影響していることが多いのが現状です。しかし、不妊治療の技術は飛躍的に進歩し、高度生殖医療では受精卵をつくることができるようになっています。ですから現在考えられる不妊の原因を整理すると「受精卵ができない、できにくい」もしくは「できた受精卵が育たない、育ちにくい」、このどちらかだといえます。
妊娠できない原因が、子宮にあることは少ない
特に原因が見当たらず妊娠に至らない場合、それらは排卵障害、ピックアップ障害、着床障害などと想定されます。排卵障害であれば、排卵を促す薬がありますし、ピックアップ障害と特定するのは難しいですが、疑われる場合は体外受精へのステップアップで採卵し、受精卵をつくることができます。
よく、受精卵ができて体外受精や顕微授精を繰り返しても妊娠に至らず、「着床障害では?」と悩む方もいます。ERAという子宮内膜受容能を調べる検査があり、受けようか悩む方も多いようです。しかし、アメリカ疾病予防管理センターのデータによると、自身の卵子による出生率は年齢に従って下がる一方で、ドナー卵子による出生率は年齢の影響を受けない、というデータがあります。つまりは「子宮は年齢の影響を受けない」のです。また「子宮外妊娠」という現実もあるように、子宮が原因の不妊症は少ないと考えています。妊娠しないと、子宮が悪いと思うこと自体がナンセンスで、要は受精卵の質が悪ければ、ほかの子宮に移植したとしても(代理出産)同じ結果になるということ。妊娠率は受精卵で決まってくるのです。
妊娠への近道はできるだけ多くの受精卵をつくり、選んで移植すること
妊娠率は受精卵で決まるので、妊娠するにはたくさんの卵子が必要、ということになってきます。なぜなら20ー30代の女性でもできた受精卵の6割、40代前半では8割、45歳だと9割の受精卵に染色体異常が見られるというバックグラウンドがあるからです。当院のデータでいうと、10個採卵できたとして平均して胚盤胞まで育つ受精卵は3個、そのうちグレードがよいものは1個くらい。それだけ、多くの卵子が必要になり、多くの受精卵をつくり、どれだけの受精卵から選んで移植できるかが重要になってきます。
体外受精で採れる卵子の数は、AMH(アンチミューラリアンホルモン)の数値がよく相関します。AMH=妊娠率ではありませんが、AMHは卵巣予備能のよいマーカーであることは確かです。要は、卵巣にどれだけ卵子が残っているか、不妊治療ができる期間が限られているかどうかがわかる重要な数値になるので、AMHは欠かせないものになっています。
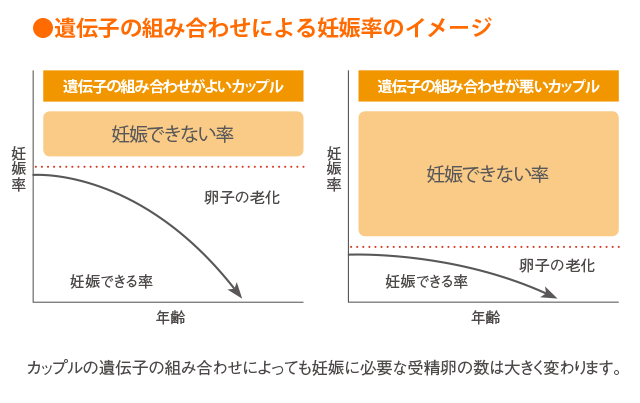
また、カップルの遺伝子の組み合わせによっても、妊娠するまでに必要な受精卵の数は大きく変わります。何度目の移植で妊娠できるかはカップルにより違います。同じカップルからできた受精卵でも1個ずつ兄弟の差があるように、二人の遺伝子の組みあわせやバランス、組み換えなどによって質は違ってきます。2012年のアメリカ・ヨーロッパの学会の発表によると、体外受精で1人の赤ちゃんが生まれるのに必要な採卵個数は25・1個。このデータが示す通り、赤ちゃんが生まれるにはほんとうに多くの卵子が必要なのです。
先にお話しした通り、今や受精卵をつくれる時代です。当院では、2016年の採卵周期あたりの妊娠率が63・3%になっています(2017年末までの移植)。愛知県で培った技術を、今度は東京・品川でも体験していただけるクリニックを開設したので、ぜひ一度足を運んでみてください。
出典:女性のための健康生活マガジン jineko vol.39 2018 Autumn
≫ 掲載記事一覧はこちら